Introduction : Les complications du cholestéatome sont encore présentes dans les pays en voie de développement. Notre observation est intéressante par l’association de trois complications purulentes, dont l’une est exceptionnelle : l’abcès cervical profond. Observation : Nous rapportons le cas clinique d’un patient âgé de 27 ans, ayant des antécédents d’otorrhées purulentes, qui avait présenté un abcès cervical avec syndrome méningé fébrile. Le bilan radiologique (TDM et IRM) a objectivé un cholestéatome multicompliqué de l’oreille moyenne gauche, avec abcès cervical profond et cérébelleux, thrombophlébite du sinus latéral et de la veine jugulaire interne. La prise en charge, multidisciplinaire, a consisté à une antibiothérapie, et un drainage en un seul temps de l’abcès cérébelleux et cervical. La chirurgie du cholestéatome par voie ouverte a été réalisée deux semaines plus tard. Une bonne évolution a été observée à l’issue d’une hospitalisation qui avait duré un mois. Il n’y avait aucune récidive avec un recul de trois ans. Conclusion : Tout abcès cervical profond peut compliquer un cholestéatome et même inaugurer son diagnostic et précéder d’autres complications intracrâniennes.
Introduction: Cholesteatoma complications are still present in developing countries. Our observation is interesting by the association of three purulent complications of cholesteatoma. Among these complications the deep cervical abscess is exceptional. Case: We report the case of a 27-year-old patient with a history of purulent otorrhea who presented a cervical abscess with febrile meningeal syndrome. CT and MRI showed a complicated cholesteatoma of the left middle ear by cervical and cerebellar abscess, thrombophlebitis of the lateral sinus and the internal jugular vein. The patient underwent drainage of both cerebellar and cervical abscesses under antibiotic therapy. Open surgery for cholesteatoma was performed two weeks later. There was no recurrence after 3 years’ follow-up. Conclusion: A deep cervical abscess can complicate a cholesteatoma and precede other intracranial complications.
Les complications du cholestéatome sont devenues rares et rarement révélatrices depuis l’avènement de l’antibiothérapie. Cependant ces complications sont encore présentes avec une prévalence toujours élevée dans les pays en voie de développement [1]. Elles peuvent êtres isolées ou multiples à la fois intra- et extra-crâniennes.
L’abcès cervical profond comme complication de l’otite chronique cholestéatomateuse est lié à la diffusion bactérienne extracrânienne à partir d’une thrombophlébite septique jugulaire interne, et diffère de l’abcès de Bezold [2]. Ce dernier est originaire d’une mastoïdite purulente extériorisée [3]. L’évolution d’une otite cholestéatomateuse vers des complications purulentes multiples intra- et extracrâniennes est devenue très exceptionnelle. Nous rapportons le cas d’un cholestéatome de l’oreille moyenne, négligé, découvert suite à l’apparition d’un abcès latéro-cervical profond étendu au-delà de la région carotidienne, sans notion de mastoïdite purulente. Cet abcès cervical a précédé de quelques heures l’apparition de signes cliniques d’un abcès cérébelleux et d’une thrombose septique du sinus latéral et de la veine jugulaire interne homolatérale. Cette observation comportant trois complications du cholestéatome est une situation clinique jamais rapportée dans la littérature.
Il s’agissait d’un patient âgé de 27 ans, ayant des antécédents d’otorrhées épisodiques négligées et mal traitées, admis en urgence au service d’otorhinolaryngologie (ORL) et de chirurgie cervico-faciale pour une tuméfaction latéro-cervicale gauche dont l’apparition remontait à une semaine. A l’examen clinique, il existait une masse inflammatoire et douloureuse avec une peau tendue, luisante, de couleur violacée en souffrance, au niveau de la région carotidienne. Elle évoluait dans un contexte de fièvre chiffrée à 39, évoquant une collection purulente. Par ailleurs, l’otoscopie au microscope opératoire, a révélé un cholestéatome infecté de l’oreille gauche avec une perforation postéro-supérieure marginale masquée par un polype inflammatoire. L’échographie cervicale faite aux urgences a révélé un abcès cervical profond de la région carotidienne gauche, limité en haut par la base du crâne, en bas par la clavicule, en arrière par le bord antérieur du muscle trapèze et en avant par la ligne médiane cervicale. Le bilan biologique a objectivé une hyperleucocytose à 20.000 éléments/ml, une CRP à 146 mg/dl et un bilan d’hémostase normal. Il a été mis sous antibiothérapie probabiliste à base d’amoxicilline-acide clavulanique à la dose de 1g/8 heures. Après dix heures d’évolution, le patient a présenté des céphalées fébriles avec obnubilation, vertiges, nausées, raideur douloureuse de la nuque et photophobie. Une TDM cérébrale et des rochers a été réalisée en urgence. Le diagnostic d’un volumineux abcès cérébelleux gauche (Figure 1A) développé au co ntact d’un cholestéatome antro-attico-mastoïdien lysant la paroi interne de la mastoïde et la chaine ossiculaire a été posé (Figure 1B).

Une IRM complémentaire crânio-cervicale a confirmé la présence d’une volumineuse collection purulente cervicale (11 cm X 4,3 cm de grands axes) (Figure 2A), et d’un volumineux abcès de l’hémisphère cérébelleux gauche (3,5 cm X 3 cm de diamètre) avec effet de masse (Figure 2B).
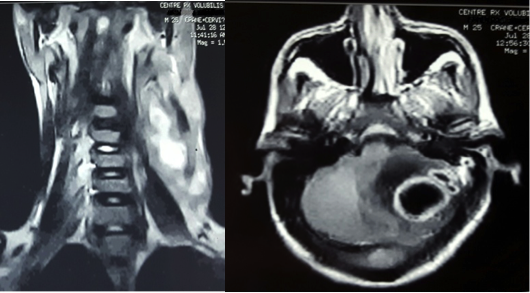
A cette double collection purulente s’associait une thrombophlébite du sinus latéral (TPSL) (Figure 3A) et de la veine jugulaire interne (VJI) (Figure 3B).

Le patient a été opéré en deux temps ; le premier temps a été immédiatement effectué par une double équipe neurochirurgicale et ORL. Il a concerné d’abord l’évacuation, sous anesthésie générale, de l’abcès cérébelleux par craniotomie, puis de l’abcès cervical par une incision latéro-cervicale de Paul André avec exérèse des tissus nécrosés et infectés. On a procédé également à l’exérèse et à la ligature de la veine jugulaire interne gauche thrombosée, infectée, nécrosée et exsangue. On a réalisé un rapprochement cutané sur deux drains de Redon avec lavage quotidien au sérum Bétadiné. Après 48 heures, on a ré-ouvert l’incision sous anesthésie générale et on a nettoyé à nouveau le foyer abcédé. On a fermé hermétiquement ensuite sur un nouveau double drain, ce qui a permis un lavage au sérum Bétadiné pour une période de trois jours. Le pus ramené des deux sites abcédés était nauséabond et de couleur verdâtre et noirâtre. L’étude bactériologique a pu isoler au niveau cérébelleux un morganella morganii et au niveau cervical une flore microbienne mixte. L’antibiothérapie initiale a été rapidement remplacée par l’association cetriaxone (1 grammes/8 heures) et métronidazole (500 mg/8heures) pendant 4 semaines. Une TDM cérébrale de contrôle a été réalisée au troisième jour postopératoire et a confirmée le nettoyage du site infectieux cérébelleux avec disparition de l’effet de masse. Le deuxième temps chirurgical a été effectué après deux semaines de prise en charge. Il a permis l’éradication du cholestéatome par tympanoplastie par voie ouverte avec fermeture de la brèche ostéo-durale, ossiculoplastie et méatoplastie. Les suites opératoires étaient simples. Le patient est sorti du service après un séjour hospitalier d’un mois sous ciprofloxacine 500 mg matin et soir. Régulièrement suivi dans notre formation, aucune récidive n’a été révélée chez ce patient avec un recul de trois ans.
Les complications des otites moyennes chroniques sont liées au cholestéatome dans environ 36% à 84,2% [4-6]. Ces complications sont en nette diminution depuis les années 70 ayant passé de 10% à moins de 0,15% dans les séries significatives de ces 15 dernières années [6]. Malgré l'apparition d'un nouveau genre d'antibiotiques hautement efficaces, les complications du cholestéatome existent encore en prévalence élevée dans les pays en voie de développement car sont souvent négligées [1]. Elles peuvent survenir à tout âge mais plus fréquemment entre 20 et 30 ans avec une prédominance masculine [1, 4].
Les complications extra crâniennes sont plus fréquentes que celles intracrâniennes [6]. L’extension de l’infection en extra-crânien, peut s’effectuer le plus souvent à travers une mastoïdite purulente, mais parfois par l’intermédiaire d’une thrombophlébite septique du sinus latéral étendue à la veine jugulaire interne [7].
L’infection peut diffuser depuis le cholestéatome de l’oreille moyenne vers l’endocrâne par trois voies [8] :
- - préformée, le long d’un trajet anatomique préexistant,
- - néoformée, le long d’un trajet créé par le cholestéatome,
- - et vasculaire, le plus souvent veineuse.
On distingue deux groupes de complications :
| Cas cliniques [references] | Sexe/Age (ans) | Origine | Type de Complication | Délai au diagnostic | Traitement |
|---|---|---|---|---|---|
| G.Bir Singh [2] | Féminin/25 | Cholestéatome gauche | -TPSL et de la VJI -Abcès cervical profond | 5 jours | Aspiration de l’abcès par aiguille à travers le SL |
| Notre cas | Masculin/27 | Cholestéatome gauche | -TPSL et de la VJI -Abcès cervical profond gauche et cérébelleux | 7jours | -Drainage des deux abcès en même temps opératoire - Ligature de la VJI |
Les complications extra-crâniennes, en particulier l’abcès cervical profond qui représente une complication exceptionnelle du cholestéatome. Cet abcès profond est la conséquence d’une thrombophlébite septique du sinus latéral, étendue à la veine jugulaire interne, avec diffusion et prolifération bactérienne au niveau des tissus cellulo-aponévrotiques profonds du cou. C’est une complication rarement décrite dans la littérature. Jusqu'à présent, la recherche sur la base des données MedLine trouve un seul cas (tableau 1) [2]. Comme l’illustre cette observation, l’abcès cervical profond intéresse le plus souvent la région carotidienne où déborde vers les régions cervicales voisines. Il peut être le premier motif de consultation, révélant un cholestéatome négligé ou inconnu et précédant l’installation d’autres complications otitiques dans le cadre d’un cholestéatome multicompliqué. Le diagnostic positif est facilement retenu devant une collection cervicale inflammatoire, profonde, douloureuse et fébrile [2, 7]. Par ailleurs, l’origine otitique de l’abcès cervical est difficile à confirmer devant l’absence de signe évident d’otite ou de signe neurologique de thrombophlébite. L’abcès cervical profond est différent de l’abcès de Bezold. Ce dernier se constitue à partir de l’effraction de la corticale mastoïdienne avec extériorisation d’une mastoïdite purulente [7]. L’abcès cervical profond compliquant un cholestéatome doit bénéficier d’un bilan radiologique permettant de confirmer la collection purulente, son siège et son étendue. La TDM complétée par une IRM permet de lier le foyer infectieux à la thrombose de la veine jugulaire interne et de rechercher d’autres complications associées du cholestéatome, notamment endocrâniennes. Le traitement est une urgence médico-chirurgicale. Le traitement médical consiste en une antibiothérapie probabiliste à large spectre, sans traitement anticoagulant. Ce traitement médical est mené simultanément à une cure chirurgicale de l’abcès cervical parfois en double équipe ORL et neurochirurgicale en cas d’association à une collection purulente intracrânienne. Sur le plan chirurgical, la collection cervicale est idéalement évacuée sous anesthésie générale avec exérèse des tissus nécrosés et infectés. La ligature avec résection de la veine jugulaire interne (VJI) est préférable lorsque celle-ci est thrombosée et infectée.
Les autres complications extra-crâniennes sont plus fréquentes. Leur diagnostic est facilement posé et leur prise en charge est plus codifiée.
Les complications intracrâniennes dont la plus fréquente est la méningite bactérienne. Les autres complications étant, par ordre de fréquence décroissant, les abcès intra-parenchymateux temporaux et cérébelleux, les thrombophlébites du sinus latéral (TPSL) et les empyèmes sous-duraux et épiduraux. Leur diagnostic est le plus souvent évoqué devant l’association des signes neurologiques et infectieux généraux dans un contexte d’otite chronique non diagnostiquée ou négligée [4, 6, 8].
La TDM et L’IRM sont complémentaires pour établir le diagnostic positif, topographique et de gravité de l’ensemble de ces complications. C’est ensuite en fonction de l’état du patient et des donnés de l’examen otologique qu’une imagerie des rochers est réalisée [2]. Son principal objectif est l’identification du mécanisme de diffusion de l’infection (voie néoformée dans le cas de notre patient où il y a une lyse osseuse complète en regard de la fosse postérieure mettant directement le cholestéatome antral en contact avec le sinus latéral et le cervelet). Cette imagerie va ensuite contribuer au choix thérapeutique.
Le germe en cause le plus fréquemment retrouvé dans la littérature est le Proteus suivi du Pseudomonas. Le Morganella morganii est exceptionnellement isolé [8].
Thrombophlébite du sinus latéral (TPSL) : Bien que la TPSL ait diminué considérablement grâce l'apparition de nouveaux antibiotiques efficaces, cette affection est encore associée à une mortalité et à une morbidité respectivement de 10% et 30% [2].
L’étiopathogénie de la TPSL est principalement attribuée à la propagation directe de l’infection dans la mastoïde provoquant la formation d'abcès péri-sinusien. Par la suite, l'adhérence de la fibrine, des cellules sanguines et des plaquettes à la paroi vasculaire conduit à l’organisation du thrombus. Plus rarement, il s’agit de thrombophlébites extensives des veines communiquant l’oreille moyenne avec le sinus latéral. La TPSL entraîne une obstruction veineuse qui peut s’étendre aux veines cérébrales ou à la veine jugulaire interne (cas de notre patient) [2, 7-9]. A noter qu’elle s’accompagne dans la quasi-totalité des cas d’une autre complication intracrânienne ou extra-crânienne (abcès cérébelleux et cervical dans le cas de notre patient). Au stade de thrombophlébite suppurée, le foyer infectieux peut entrainer une septicémie et des métastases septiques. La thrombose du sinus latéral peut être à l’origine d’une hydrocéphalie qui peut se révéler par des céphalées, nausées et vomissements, ou par une diplopie [2, 8].
Le signe du « delta vide » à la tomodensitométrie après l’injection, traduit l’absence d’opacification de la lumière veineuse avec rehaussement de sa paroi. Il n’est sensible que dans 30% des cas et n’est pas pathognomonique de la thrombose. L’IRM est plus performante suppléant l’insuffisance de la TDM. Elle révèle la thrombose veineuse débutante par un hyposignal en T2. A la phase subaiguë, les complications ischémiques se manifestent par un hypersignal cérébelleux en T2 sans systématisation artérielle. Au stade de thrombose constituée, on obtient un hyper signal en T1 et T2 qui peut persister jusqu’à un an et permettre un diagnostic rétrospectif.
L’Angio-IRM remplace actuellement les autres explorations. Elle permet de confirmer la thrombose. Dans un grand nombre de cas, et malgré un bilan radiologique bien conduit, la découverte d’une thrombose du sinus latéral est per-opératoire lors de la prise en charge chirurgicale d’une autre complication intracrânienne [2, 7-9].
Les germes rapportés dans les cultures faites sur le prélèvement réalisé au niveau du sinus latéral au cours d’une TPSL secondaire à une otite moyenne chronique sont essentiellement des anaérobies (100% des cas) suivie par le proteus (66%) [7].
Le traitement de la TPSL est récemment plus conservateur et la plupart des auteurs s’accordent que le traitement est médicochirurgical [7-9]. Le traitement médical repose sur l’antibiothérapie par voie intraveineuse sans traitement anticoagulant pour la majorité des auteurs [7-9]. Certains auteurs recommandent l’utilisation d’anticoagulants chez les patients présentant un état d’hypercoagulabilité héréditaire ou acquise [9]. Le traitement chirurgical suggère une collaboration oto-neurochirurgicale permettant une mastoïdectomie avec éradication du cholestéatome et une attitude controversée vis-à-vis du sinus latéral qui dépend de son degré d’occlusion : certains auteurs réalisent une dénudation large du sinus avec nettoyage de l’abcès péri-sinusien et exérèse du tissu granulomateux et des séquestres osseux sans geste sur le thrombus (c’est l’attitude adoptée dans notre cas). D’autres auteurs réalisent une ouverture du sinus avec thrombectomie et occlusion complète du sinus si la thrombose est complète et étendue [7, 8]. La ligature de la veine jugulaire interne, couramment réalisée dans l’ère pré-antibiotique, empêche la propagation d'un thrombus. Elle est actuellement controversée. Dans notre cas, la VJI a été ligaturée [9]. Ses indications actuelles sont la septicémie persistante même après mastoïdectomie ou emboles septiques pulmonaires ou extrapulmonaires [9]. Étant donné le faible risque d’embolisation, la ligature de la veine jugulaire interne est rarement nécessaire [9]. Le taux de mortalité de la TPSL est d’environ 5 % [8].
Abcès intra-parenchymateux : Les abcès intra-parenchymateux sont fréquents dans l’évolution du cholestéatome (20 % des complications méningoencéphaliques) et de localisation le plus souvent temporale (75 % des cas) que cérébelleuse (25 %) [8]. Ceci s’explique certainement par le mode d’extension des cholestéatomes qui empruntent généralement la région attico-antrale avant d’atteindre le sinus latéral et la fosse postérieure.
Cliniquement, les abcès intra-parenchymateux se manifestent par une réaction méningée, un syndrome d’hypertension intracrânienne (nausées, vomissements et céphalées), et en fonction du siège de l’abcès par des signes de localisation. La tomodensitométrie cérébrale en urgence, permet le diagnostic positif d’abcès dans 80 à 90 % des cas dès le premier examen [8]. Elle montre typiquement une zone hypodense, homogène, arrondie, plus ou moins étendue et refoulant les structures voisines, entourée d’un liseré hyperdense se renforçant après injection de produit de contraste, associée à un halo d’œdème cérébral et éventuellement à un refoulement des ventricules. Elle peut en outre faire suspecter l’origine otogène de l’abcès, si celui-ci est au contact du tegmen antri ou attici. L’IRM est plus précise pour différencier une encéphalite pré-suppurative (non ponctionnable) d’un abcès (ponctionnable) [8]. La prise en charge thérapeutique résulte d’un compromis difficile entre le traitement rapide de la complication et la prise en charge de la pathologie cholestéatomateuse causale.
Le mécanisme physiopathologique de la complication semble un facteur déterminant, susceptible d’influencer l’ordre de priorité de ces deux traitements.
Il sera suspecté sur l’histoire clinique du patient, et précisé par une imagerie cérébrale et pétreuse, comportant idéalement une tomodensitométrie et une IRM.
En effet, en présence de signes de gravité (effet de masse, hypertension intracrânienne), on préfère un traitement neurochirurgical en première intention [8], alors que l’identification d’une voie néoformée sans signe de gravité, peut faire envisager une exérèse du cholestéatome dans le même temps opératoire neurochirurgical.
Dans le contexte d’un passé otorrhéïque, toute collection purulente cervicale doit rapidement et efficacement être explorée et liée à une éventuelle origine otitique. Une telle complication peut inaugurer le diagnostic d’un cholestéatome jusque là inconnu. Ce cholestéatome évoluant en présence d’un syndrome méningé fébrile doit attirer l’attention du clinicien qui doit chercher et traiter sans retard d’autres complications intracrâniennes graves avant que le pronostic vital ne soit engagé.
Pas de conflit d’intérêt.
Le patient est d’accord pour la publication de ce manuscrit.
- Djurhuus B, Faber C, Skytthe A. Decreasing incidence rate for surgically treated middle ear cholesteatoma in Denmark 1977-2007. Dan Med Bull. 2010;57:A4186 pubmed
- Kangsanarak J, Fooanant S, Ruckphaopunt K, Navacharoen N, Teotrakul S. Extracranial and intracranial complications of suppurative otitis media. Report of 102 cases. J Laryngol Otol. 1993;107:999-1004 pubmed
- Smith J, Danner C. Complications of chronic otitis media and cholesteatoma. Otolaryngol Clin North Am. 2006;39:1237-55 pubmed
- Pearson C, Riden D, Garth R, Thomas M. Two cases of lateral sinus thrombosis presenting with extracranial head and neck abscesses. J Laryngol Otol. 1994;108:779-82 pubmed
- Lemaire B, Racy E, Lescanne E, Doyon D, Bobin S, Portier F. [Meningo-encephalic complications of chronic cholesteatomatous otitis]. Ann Otolaryngol Chir Cervicofac. 2004;121:197-204 pubmed
- Bianchini C, Aimoni C, Ceruti S, Grasso D, Martini A. Lateral sinus thrombosis as a complication of acute mastoiditis. Acta Otorhinolaryngol Ital. 2008;28:30-3 pubmed
